
58歲余先生有高血壓定期在吃藥,某次抽血的時候意外發現血液中鈣離子偏高(12.3 mg/dL, 正常值 8.4 – 10.6)。更進一步檢查發現血中副甲狀腺荷爾蒙偏高,頸部超音波也看到一顆明顯變大異常的副甲狀腺。內科醫師診斷為副甲狀腺機能亢進,把余先生轉介來外科諮詢。外科醫師建議將異常的副甲狀腺切除。
余先生並沒有覺得自己身體那裡不舒服?不太明瞭開刀的目的是什麼?開刀對高血壓有幫忙嗎?
高血壓也跟副甲狀腺有關?
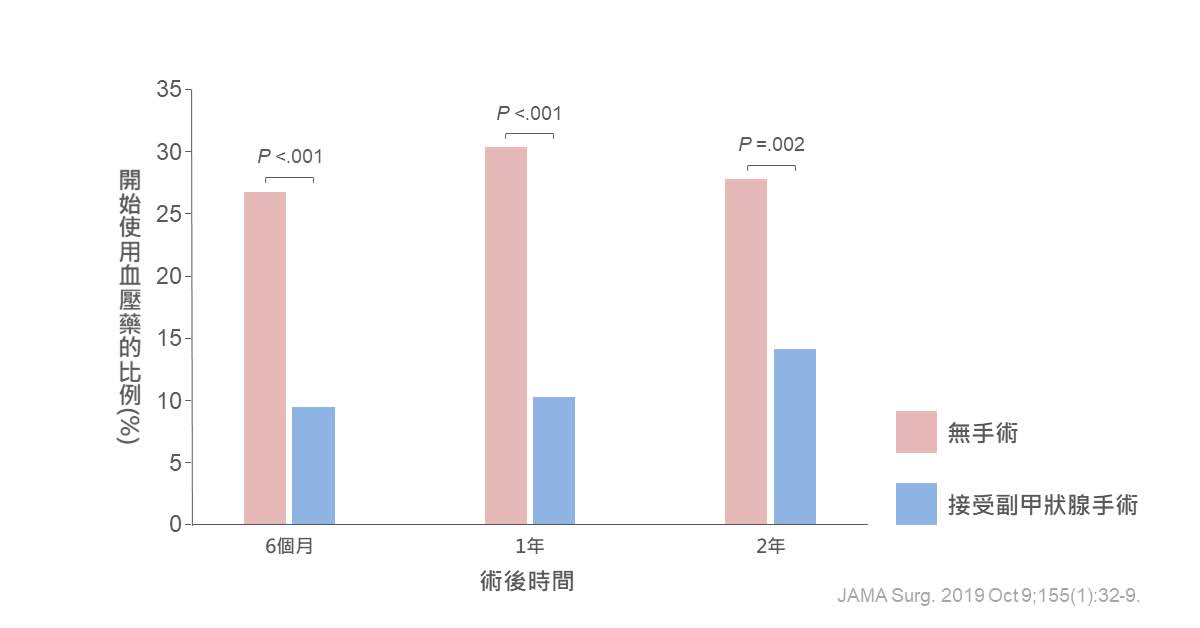
最近美國有一篇研究發現,高血壓同時合併副甲狀腺機能亢進的患者,如果動手術將副甲狀腺切除,手術後患者血壓會下降、也可以減少血壓藥的使用。特別是在有高血壓,但一開始還沒有吃血壓藥的這個族群。
降血壓
研究結果同時顯示,追蹤比較有開刀切除副甲狀腺與沒有開刀2組患者,有開刀的人一年後平均動脈壓(Mean Arterial Pressure) 會比沒開刀組少1.2 mmHg。雖然也有達到統計上顯著差異(p =0.002),但實際值的差異感覺不大。
作者的解釋是:
- 採用平均動脈壓來比較,會忽略某些患者較大的數值變化。
[比如兩組血壓 120/80 vs 110/80,收縮壓差別有10mmHg(130-120);平均動脈壓的差別會比較小,只有3.3mmHg(93.3-90)]
註:平均動脈壓 = 舒張壓 + 1/3(收縮壓 – 舒張壓)
- 沒有手術組患者的醫師如果觀察到患者血壓上升,會增加血壓藥物,使血壓降下來,導致兩組的血壓差異不會被拉大。
醫師不能任由血壓上升而不做處理,因此兩組血壓差距不大反映的是臨床處置的成功,而非兩組沒有差別。
較早的2009有另一個類似的研究,它們的結果發現開刀組術後不論收縮壓或舒張壓都可以下降超過10mmHg,這樣的改變就非常有感!

不過那篇是單一手術醫師的成果,收錄了147原發性甲狀腺機能亢進同時合併高血壓的患者。
而眼前2019的這篇,是加州的資料庫研究,收錄了501位手術的患者,同時還納入1879位沒有手術的患者做對照,樣本數比較大,研究方法不太一樣。
心得
目前原發性副甲狀腺機能亢進的手術適應症主要是考慮是否對骨頭及腎臟造成影響,有影響→開刀;沒影響→觀察。
這篇文章讓我們注意到副甲狀腺機能亢進對心血管系統的影響,而且它評估的是很容易量測到的血壓變化,以及高血壓藥物的使用劑量。
如果後續的研究成果更加支持這樣的結論,或許高血壓也會被納入手術適應症。
關於原發性副甲狀腺機能亢進
沒有症狀不代表沒有影響
由於健康檢查的普及,患者常常是因為意外發現血液中鈣離子偏高,後續才診斷出是副甲狀腺機能亢進。副甲狀腺藉由分泌副甲狀腺荷爾蒙,與身體鈣、磷離子的平衡有關係。持續的亢進往往會加速骨質的流失導致骨質疏鬆、引起壓迫性骨折,或是在腎臟形成腎結石、導致血尿、影響腎功能。
在疾病的初期,患者可能本身沒有察覺,但這並不代表身體沒有遭受到改變與破壞。
詳情參見:


